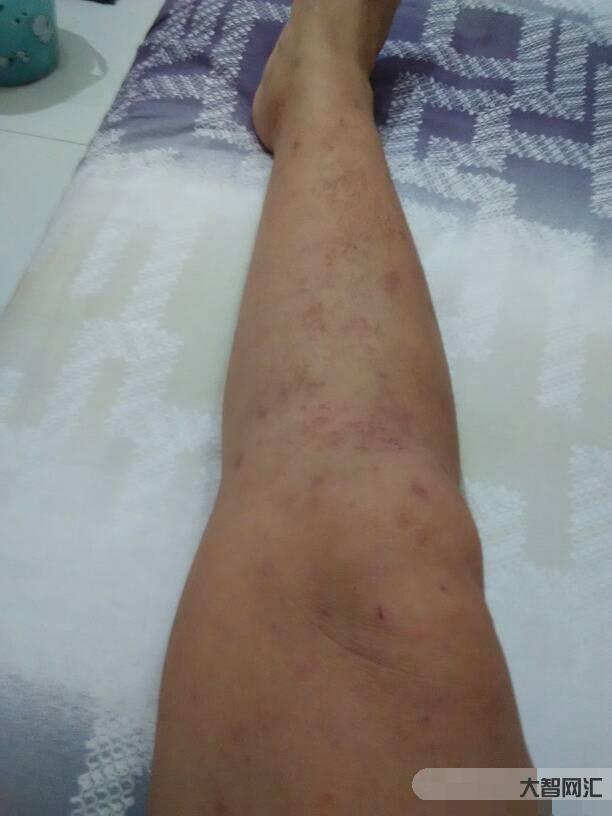
急性咽痛张不开嘴,小心扁桃体周围脓肿

咽痛不可低估
几天前,我在诊所遇到了一个大哥哥,他有四天的咽痛。在来这里之前,他被诊断为急性化脓性扁桃体炎。在当地诊所输液一天后,症状有所改善。医生建议他至少输三天。大哥觉得太麻烦了,症状好多了,所以他没有继续服药。那天早上,我突然觉得喉咙痛很重,很难张开嘴,舌头有点大。
体检:左侧扁桃体两度大,右侧扁桃体周围组织肿胀挤压悬雍垂直向左。喉镜下会厌倦充血,但不会水肿,声门可以暴露。
也许就是这种感觉
显然,大哥不仅仅是扁桃体炎。扁桃体周围组织肿大化脓的情况称为扁桃体周围脓肿。
一般来说,最常见的症状主要有:咽痛(吞咽时明显)、发烧,全身酸痛怕冷,严重时张口有限,吞咽困难。

如何治疗
扁桃体化脓时,血常规表明感染需要早期充足使用抗生素。不建议像这个大哥一样用药一天,好转后停药。
除抗生素外,还可选用清热解毒的中成药,如咽喉丸、六神丸、金莲花胶囊等。
至于这位大哥的情况,需要加强抗炎抗感染治疗,同时穿刺看脓液的形成,脓液多需要切开引流。

扁桃体肿大,表面化脓,一定是扁桃体炎吗?
有一种疾病,第一次诊断的误诊率接近100%。每年都有几个这样的病例,因为之前的治疗效果不好,我给出了正确的诊断。今天,我将教你如何一次明确诊断这种疾病。
我是沈凌,一个喜欢和你讨论临床思维的医生,一个愿意和你交流、分享和共同进步的临床医生。
上周四,一名25岁的女性患者来到门诊。她因为“咽痛三四天”去看医生。四天前,她没有诱因咽痛,吞咽时更明显。因此,她去了一家医院,诊断为“急性扁桃体炎”,并接受了头孢菌素治疗。效果不理想,症状持续。
在这里,我首先有一点好奇,病人没有发烧,经过反复询问,我确定没有发烧,所以急性扁桃体炎的诊断在我的脑海中打了一个大问号。
接下来,我检查身体,首先看病人的扁桃体,不知道,看下一个跳跃,病人的双侧扁桃体II度肿大,表面有大量的渗出物。绝大多数医生会第一眼判断为急性化脓性扁桃体炎。但在我第一次看到它后,我立即否认了这个判断。
接下来,我看了血常规,如下:
血白细胞总数仍在正常范围内,C反应蛋白正常。更奇怪的是,淋巴细胞在分类中的比例显著增加。这怎么可能是扁桃体炎?我们应该知道,扁桃体炎通常是化脓性链球菌感染。在大多数情况下,中性粒细胞和C反应蛋白显著增加。
所以这个时候,我一般都知道是什么病,现在先卖个关子,我想问大家,这个时候你会怎么做?
让病人再抽血常规?
再用几天换抗菌素?
再仔细检查,怎么检查?
我的选择是仔细检查身体,进一步检查患者的颈部和颌下淋巴结。结果发现双颈淋巴结肿大,但质地坚韧,无压痛;同时,它还触摸甲状腺,以确保没有压痛。
我让病人抽血,但特别注明了血液镜检;以及急诊生化和心肌酶谱。
一小时后,血液测试回来了,结果如下:
血常规中淋巴细胞仍在增加,血C反应蛋白仍在正常范围内,血液镜检查中异型淋巴细胞2%。
明确诊断-传染性单核细胞增多症。
虽然这种病很少见,但基本上每年都能遇到,相信无论你是在三甲医院还是基层医院,所有坐门诊的内科医生都会在医疗生涯中遇到这种病。但是这种病的误诊率很高,可以说从我的经验来看,近100%。因为我接受过的传单患者都不是初诊患者,第二次或第三次就诊都是我诊断出来的。
但这种疾病并不难诊断,只要你掌握了它的临床特征,进行有针对性的常规检查,就能做出正确的诊断。
今天,我不谈传染性单核细胞增多症的发病机制。我想谈谈如何在临床思维中判断传单。
由于传单中最常见的症状之一是喉咙痛和发烧,扁桃体肿胀和表面渗出物与扁桃体炎非常相似,因此很容易被视为急性化脓性扁桃体炎,导致抗生素的误用。毕竟,这种疾病是由EB病毒感染引起的,抗生素是无用的。
最近我看了《JAMA》上一篇文章
题目是“这个病人是传染性单核细胞增多症吗?”,告诉我们如何准确诊断传单。我忽略了文章中搜索文献的过程,重点是谈结果。
看看我们是否能从症状中找到线索:
非常不同,传单的症状不是特异性的,常见的症状是头痛、纳差、疲劳、咽痛、恶心呕吐和肌肉疼痛,类似于扁桃体炎或上呼吸道感染,不能用于识别。
然后看看体征上是否有线索:
上腭淤点(palatinepetechiae)阳性似乎比最高,达到5.3,主要是因为它的特异性很高,达到0.95,但出现这个迹象的概率不大,只有25%-27%的患者会出现。淋巴结肿大(lymphoadenopathy)这是一个常见的体征。颈后淋巴结肿大的阳性比似乎可以达到3.1,有三分之二的患者会出现。此外,腋窝、腹股沟和颈前多处淋巴结肿大也有助于诊断。
此外,肝脾肿大的阳性似乎相对较高(肝肿大1.4~2.9;脾肿大1.9~6.6)。扁桃体和咽部大量渗出物的价值也不小(分别是2.1和1.9)。
接下来,我们来看看实验室检查对诊断的帮助:
若血液中淋巴细胞增多(>4)10^9/L),在18岁以上的患者中,阳性似乎比26岁,18岁以下的患者也可以达到5.6岁;淋巴细胞在白细胞中的比例增加,值越高,阳性似乎比例越高,比如50%以上的阳性似乎比例可以达到8.5。
当然,最有意义的是在血液涂片中发现异形淋巴细胞:
如果异型淋巴细胞的比例超过10%,阳性率可以达到11%。如果大于50%,阳性似乎可以达到50%.
但需要注意的是,阳性似乎比较高,通常敏感度越低。换句话说,发生率越低,所以我们通常不仅仅依靠一个测试来诊断。比如患者异淋比例只有2%,会是传单吗?
现在,让我们列出患者有意义的临床表现、体征和实验室检查:
双侧扁桃体有大量渗出物-阳性似乎比2.1;
颈后淋巴结肿大-阳性似乎比3.1好;
淋巴细胞总数>410^9/L–阳性似然比26
根据我们之前的文章《临床医生提高诊断能力的好帮手》和《如何判断患者有肺栓塞》,用似似似帮助我们诊断的方法来计算患者最终患传单的概率。
首先,这三个阳性似乎是相乘的,结果是169.26。如果一开始假设传单的概率是10%(毕竟是少见病),根据一系列的转换(省略,详见前一篇文章),最终发现概率增加到95%。
好了,今天的内容到此为止。希望你再遇到这样的病人,不要误诊!让一种误诊率接近100%的疾病成为你手中诊断精度接近100%的疾病。你也会有成就感吗?
我是沈凌,一个想和你一起学习,一起进步的医生。
购书链接: